惛恄壢偵偍偗傞岆恌偺暘愅

愇愳寷旻
1946 擭惗傑傟丅惛恄壢堛丅搶嫗戝妛堛妛晹懖丅 1987擭傑偱搶戝昦堾傪拞怱偲偟偨彫帣壢椪彴丄偲傝傢偗忈奞帣堛椕偵実傢傝丄嫟惗丒嫟妛偺塣摦偵娭梌丅 姵帣傜偑惉恖偵払偟丄搶戝昦堾惛恄恄宱壢偵堏傞丅1994擭丄儅儖僞戝妛偱幮夛妛揑挷嵏傪奐巒偟丄 1996擭偐傜戝妛惗偺惛恄曐寬傪扴摉丅摨強挿傪宱偰丄尰嵼偼椦帋偺怷僋儕僯僢僋堾挿丅 挊彂偵亀巕堢偰偺惛恄堛妛亁乮僕儍僷儞儅僔僯僗僩幮乯丄亀恊偨偪偑岅傞搊峑嫅斲亁乮嫟挊丄悽怐彂朳乯丄 亀傢偑巕傪偳偆庣傞偐亁乮妛墤幮乯側偳丅
弌揟丟www.hanmoto.com/bd/isbn978-4-8265-0445-4.html
奣梫丟
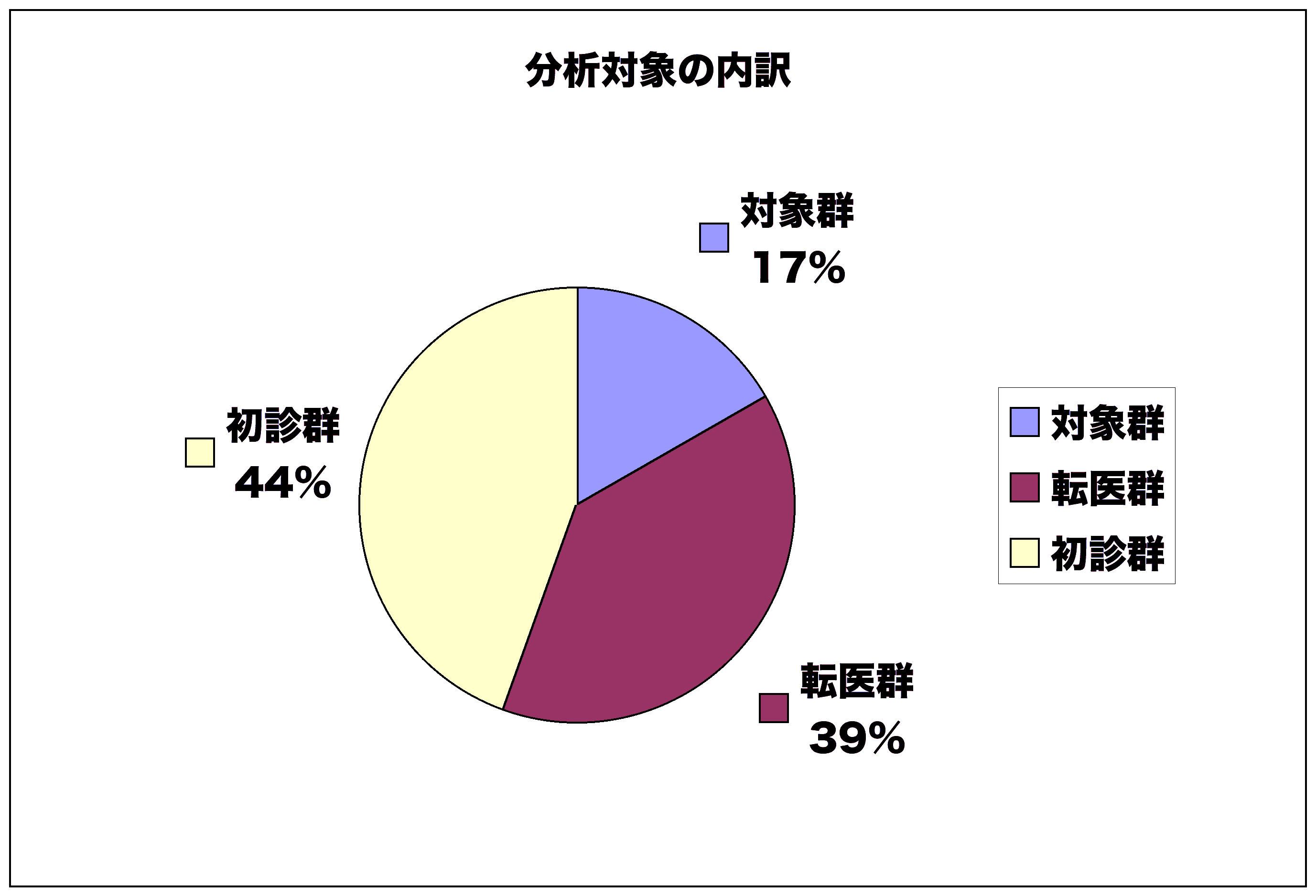
丂帯椕尨惈惛恄忈奞偺壜擻惈傪慡捠堾幰偺17亾偵擣傔偨丅 揮堛椺偺係暘偺侾丄惛恄壢偐傜偺揮堛椺偺俁暘偺1丄 慜堛傊偺晄怣偐傜揮堛椺偺俁暘偺俀偵媦傇丅
帯尨惈忈奞壜擻惈偺敿悢偼丄嫹媊偺帯尨惈忈奞乮桿敪忈奞乯偱丄偦偺戝敿偼栻嵻巊梡偺岆傝丄 偲傝傢偗戝検偺峈惛恄昦栻偵傛傞暔幙桿敪惈婥暘忈奞偲惛恄埨掕嵻偵傛傞栻暔埶懚偱偁偭偨丅
惓妋側恌抐丄惓妋側栻嵻張曽乮扨嵻丒嵟掅検搳梌偺尨懃偺尩庣乯丄揔愗側巜摫側偳丄 婎杮揑側堛椕抦幆傗帯椕巔惃偺妋棫偑丄堛尨惈幘姵偺梊杊偺拞怱偲側傞偲峫偊傜傟傞丅
宖嵹幰偵傛傞夝愢丟
岆恌偼丄恖娫偑峴偆恌抐偵偍偄偰旔偗傜傟側偄偙偲偱偁傞偑丄偦傟偵傛偭偰乽昦婥傪憂傝弌偡乿峴堊偼丄旔偗傜傟傞偙偲偱偁傞偲偄偆偺偑丄 偙偺榑暥偺庡挘偱偡丅
偦偺偨傔偵偼丄偳偆偟偰丄偳偺傛偆偵丄敪惗偟偰偄傞偐偲偄偆暘愅偼昁恵偺傕偺偱偡丅 偟偐偟側偑傜丄懠堛偺岆傝傪庡挘偟偰傕丄乽帯椕朄偺堘偄乿偲斀榑偝傟偰廔傢傝偐偹側偄偙偺庬偺尋媶偼丄婬偱偡丅
堛巘払偵傛傞壛奞峴堊偵丄崙偵傛傞宯摑揑側忣曬奐帵傕柍偔丄姵幰払偼丄恌抐偺晄堦抳偑懡偄偙偲偵偮偄偰柍抦側忬懺偵偁傝傑偡丅
宖嵹幰偵傛傞夝愢丟
偙偺尋媶偵偍偗傞岆恌徢椺偼丄揮堾偵傛傝柧傜偐偵側偭偨傕偺偱偡丅
揮堾姵幰偝傫俁俋亄侾俈亖俆俇亾偺拞丄俁暘偺侾庛偺侾俈亾偵丄
帯椕偵傛傞旐奞偑擣傔傜傟傑偟偨丅
惛恄壢偵偍偗傞岆恌偺暘愅
栚揑丂 1930擭戙Hurst,A.F.偑採彞偟偨堛尨惈幘姵Iatrogenic disease偼丄惛恄壢椞堟偱偼撈帺惈偺梫場偵傛傝宯摑揑尋媶偑彮側偄偑丄 梊杊壜擻偱側偔偣傞忈奞偱偁傞丅堛尨惈傪巜揈偡傞偙偲偼丄帺傜偺嵞揰専傪敆傜傟傞堛巘偲偟偰偼丄偱偒傞尷傝夞旔偟偨偄嶌嬈偱偁傞丅
偟偐偟丄崱擔偺堛椕娐嫬偺曄壔乮
嘆帣摱姵幰偺憹壛
嘇旕揟宆椺偺庴恌
嘊怴栻偺懡敪
嘋愱栧惈偺枹惉弉
嘍堛椕壔幮夛
嘐帺彎孹岦憹嫮
嘑僯乕僘偺曄壔偲晄怣側偳
乯偵敽偄丄帯椕尨惈偺惛恄幘姵乮埲壓丄帯尨惈忈奞乯偺廳梫惈偼憹壛偟偰偍傝丄柍帇偟偰捠夁偱偒側偄堛椕栤戣偲側偭偰偒偰偄傞丅
丂崱夞丄宯摑揑側尋媶偺壜擻惈傪扵傞偨傔丄摉堾偺徢椺偵偮偄偰堦師揑僨乕僞偺廤愊傪帋傒偨丅杮棃帺尡椺偺専摙偡傋偒嬝偱偁傠偆偑丄
嘆帺屓昡壙偼昡壙幰偺庡娤偵嵍塃偝傟傞丄
嘇乽堛幰傪曄偊傞乿乽僙僇儞僪僆僺僯僆儞傪媮傔傞乿偲偄偭偨帠懺偲帯椕尨惈忈奞偑枾愙偵娭楢偡傞帠椺偑懡偄丄
摍偺棟桼偵傛傝丄懳徾傪揮堛偟偨椺偵尷掕偟偨丅傑偨丄堛尨惈幘姵偺掕媊偑枹妋掕側偨傔丄帯尨惈忈奞偺壜擻惈
乮乽庡偲偟偰慜堛偱庴偗偨惛恄壢帯椕偵傛偭偰丄揮堾帪偺忬懺偑帯椕慜偺忬懺傛傝丄柧傜偐偵埆壔偟偨報徾傪梌偊傞忬懺乿乯
偲偄偆峀媊偺掕媊傪嵦梡偟偨丅
懳徾偲曽朄
丂2004擭9寧乗2007擭12寧偺娫偵摉堾傪庴恌偟偨慡504椺偺拞丄僇儖僥暘愅壜擻側431椺乮曣廤抍偲屇傇乯偐傜揮堾帪揰偱
乽帯尨惈忈奞偺壜擻惈乿偑偁傞偲偄偆報徾傪庴偗偨72椺傪拪弌偟丄挷嵏偺懳徾偲偟偨丅
挷嵏撪梕偼丄堦斒揑側姵幰偺忬嫷乮惈暿丄擭楊丄恌抐丄昦懺丄宱夁丄偦偺懠乯14崁栚偲帯尨惈忈奞偺巜昗偲側傞撪梕乮忬懺憸丄尨場丄帯椕側偳乯
47崁栚偱丄崱夞偼壓婰偺擇偮偺挷嵏撪梕偵偮偄偰曬崘偡傞丅
挷嵏侾乯懳徾孮偺摿惈
懳徾孮傪彍偄偨曣廤抍傪丄摉堾弶恌偺192椺乮弶恌孮乯偲丄懠堾偐傜揮堾偟偰偒偨167椺乮揮堛孮乯偵暘椶偟丄
乮恾嘆乯丄椉孮偵傕堦斒揑側姵幰偺忬嫷偵偮偄偰忋婰14崁栚偺挷嵏傪幚巤偟偨丅懳徾孮偲奺孮偺堎摨傪丄悇寁妛揑偵暘愅偟丄
帯尨惈忈奞壜擻惈偺摿惈偵偮偄偰専摙偟偨丅
挷嵏俀乯嵞昡壙
俉儢寧屻乮2008擭8寧乯丄椪彴揑偵嵞昡壙傪峴偄
乮I乯帯尨惈忈奞偲乮II乯忈奞傪堷偒婲偙偟偨尨場偵偮偄偰丄壓婰偺傛偆偵壖暘椶傪帋傒偨忋偱丄
乽帯尨惈忈奞偺壜擻惈乿偺敾抐偺懨摉惈偲椉幰偺憡娭偵偮偄偰専摙偟偨丅
乮I乯帯尨惈忈奞偺壖暘椶
A.桿敪忈奞丗
乽帯椕偵傛偭偰ICD-10偺婎弨傪枮偨偡惛恄忈奞偑弌尰偟偨乿嫹媊偺堛尨惈忈奞偱丄屻弎偺恌抐暘椶偵傛偭偰嵶暘椶偟偨丅
B.尨昦埆壔丗
乽帯椕偵傛偭偰尨昦偺惛恄徢忬偑柧椖偵憹埆偟偨乿忬懺偱丄屻弎偺恌抐暘椶偵廬偄嵶暘椶偟偨丅
C.怱棟幮夛揑埆塭嬁丗
乽帯椕偵傛偭偰挿婜偵傢偨傝幮夛忬懺丄壠懓娭學丄怱棟揑忬嫷側偳偑挊偟偔埆壔偟偨乿忬懺偱丄屻弎偡傞4崁栚偵嵶暘椶偟偨丅
乮II乯忈奞傪堷偒婲偙偟偨尨場偺暘椶
A.栻嵻場惈丗搳栻忋偺栤戣偑丄帯尨惈忈奞偺尨場偲側傞応崌
B.巜摫場惈丗搳栻埲奜偺堛椕幰偺巜摫傗峴堊偑尨場偲側傞応崌
C.偦偺懠丗堛椕幰偺捈愙偺巜摫偱偼側偔丄晅悘偡傞堛椕峴堊傗慬抲偑尨場偲側傞応崌
乮恌抐偺嵶暘椶乯
傑偢ICD-10偵廬偭偰暘椶偟丄峏偵埲壓偺傛偆偵6嵶暘椶偵暘椶偟偨丅
摑崌幐挷徢乮F俀偺忈奞乯
婥暘忈奞乮F俁偺忈奞乯
峴摦忈奞乮F俆丒F俇偺忈奞乯
敪払忈奞乮F俈丒F俉丒F俋偺忈奞乯
揔墳忈奞乮F係偺忈奞乯
晄埨忈奞乮揔墳忈奞埲奜偺F係偺忈奞乯丅
F侽丒F侾偼丄桿敪忈奞偺専摙偺傒偵巊梡偟丄庡恌抐偱偼旕忢偵彮悢側偺偱暘愅偐傜彍奜偟偨丅
側偍丄惛恄嶌梡暔幙桿敪惈偺惛恄忈奞偵懳偟偰偼丄DSN-IV偺暔幙桿敪惈忈奞偺暘椶傪嶲徠偟偮偮F侽乗F俋偵怳傝暘偗傞曄懃揑憖嶌傪峴偭偨丅
乮怱棟幮夛揑埆塭嬁偺嵶暘椶乯
嘆僙儖僼僀儊乕僕掅壓丗
丂丂晄埨丒幐朷丒帺屓斲掕姶摍僙儖僼僀儊乕僕偺挊偟偄掅壓
嘇幮夛揑曄壔丗
丂丂妛峑丒恑楬丒廇楯偦偺懠偺幮夛揑娭學偵偍偗傞戝偒側晄棙塿
嘊壠懓娭學曄壔丗
丂丂壠懓偺憡屳晄怣丒岆夝丒懳墳偺岆傝摍壠懓娭學偺挊偟偄掅壓
嘋斀帯椕姶丗
丂丂堛椕晄怣偵傛傞暈栻嫅斲丒捠堾嫅斲摍偺帯椕娭學偺挊偟偄埆壔
乮忈奞傪堷偒婲偙偟偨尨場偺嵶暘椶乯
A.栻嵻場惈
嘆夁忚搳栻丗搳栻検偺夁椏
嘇岆搳栻丗搳栻撪梕偺岆傝
嘊晄梫搳栻丗晄昁梫側張曽
B.巜摫場惈
嘆岆巜摫丗岆偭偨恌抐丒巜摫丒愢柧偵婎偯偔巜摫傗斲掕揑偱偁偭偨傝晄昁梫偲峫偊傜傟傞巜摫側偳
嘇巜摫寚擛丗枱慠偲偟偨恌椕傗昁梫側巜摫傪峴傢側偄側偳
嘊壠懓巜摫丗壠懓巜摫忋偺岆傝
嘋妛峑巜摫丗妛峑傗強懏愭側偳偵懳偡傞巜摫偺岆傝
嘍偦偺懠
C.偦偺懠
嘆擖堾偺埆塭嬁
嘇僴儔僗儊儞僩
嘊偦偺懠